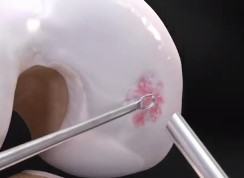
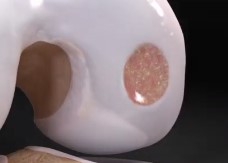
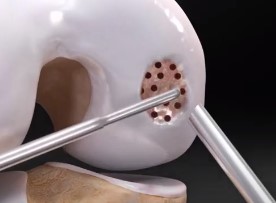
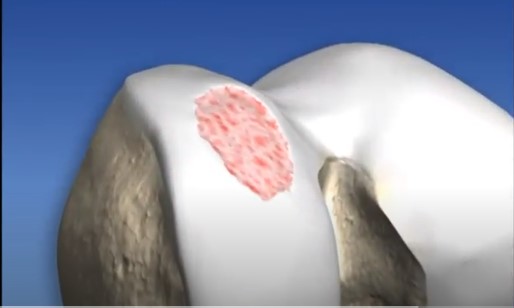
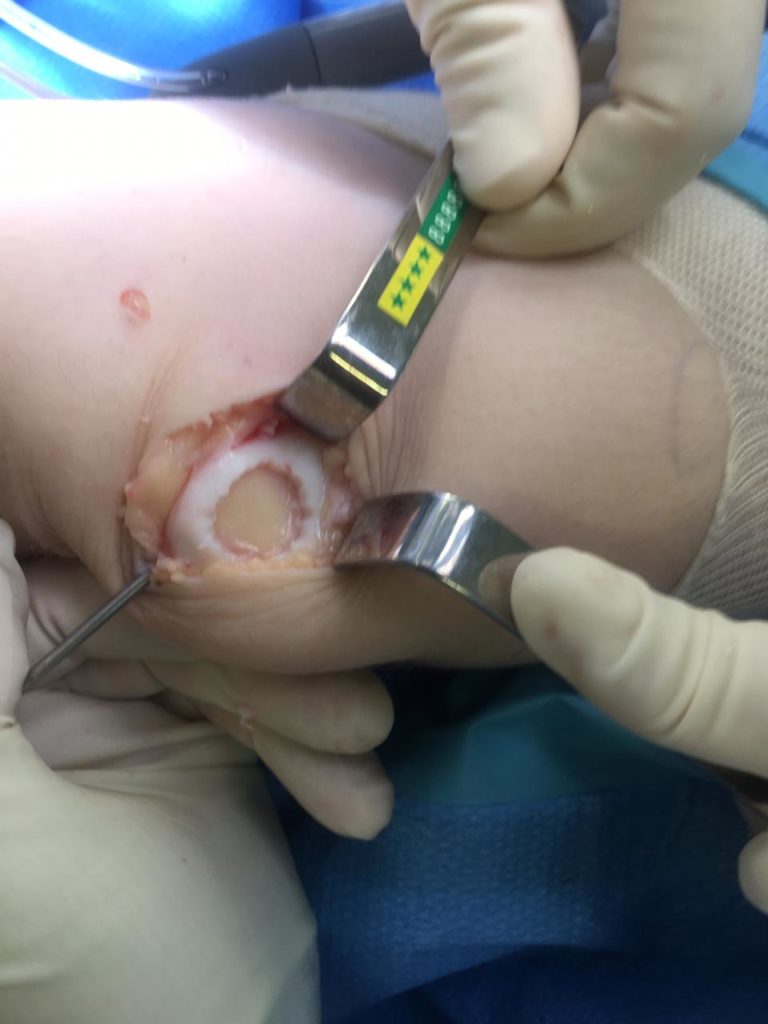
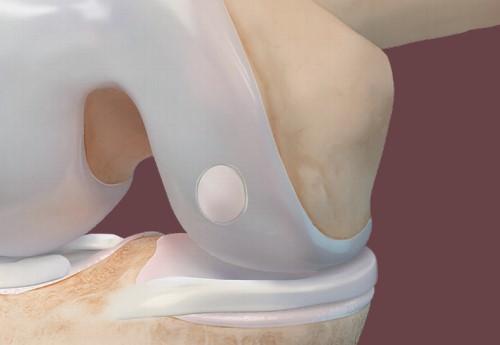
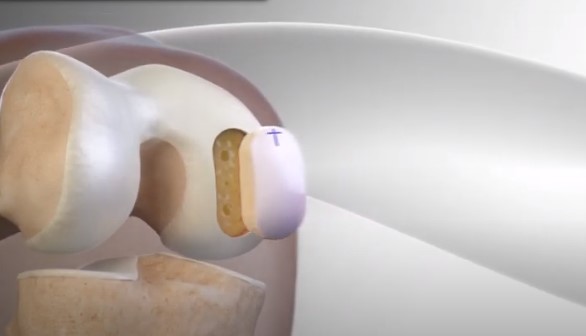
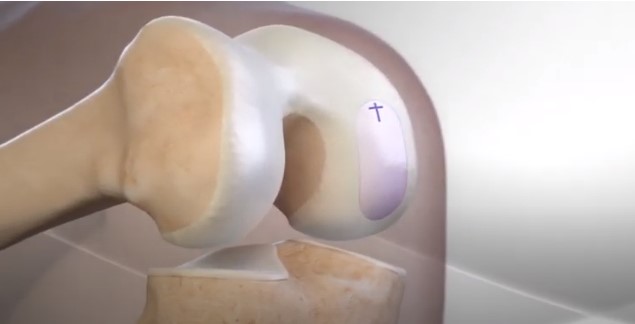
A cartilagem articular é um tecido que reveste as articulações do corpo. Suas funções são de absorção de impacto, redução do atrito entre as superfícies articulares e proteção das superfícies ósseas. Por ser um tecido pouco vascularizado, sua capacidade de reparo diante de lesões é bastante restrita.
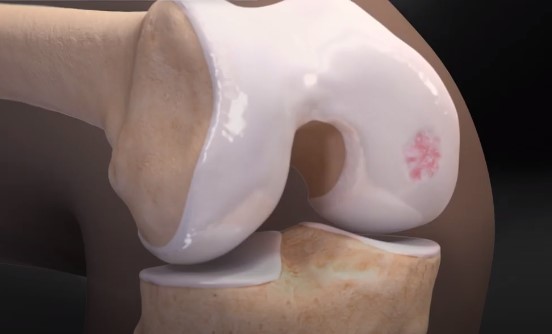
As lesões da cartilagem articular devem ser diferenciadas do desgaste da cartilagem característico da artrose no joelho. Nas lesões, o tecido que reveste a cartilagem como um todo é boa, mas há um ponto onde ela se quebra, da mesma forma como um pneu furado. Nos casos de artrose, não há história de trauma que justifique o problema e a cartilagem fica afetada de forma geral. Outras estruturas da articulação, como os meniscos, os ligamentos e a cápsula articular, também costumam estar desgastados. Usando-se da mesma analogia, a artrose seria equivalente a um pneu desgastado pelo tempo de uso.
Cartilagem normal
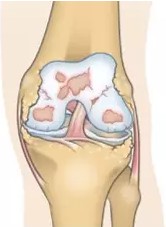
Artrose
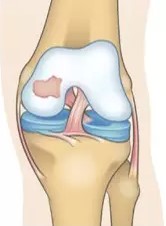
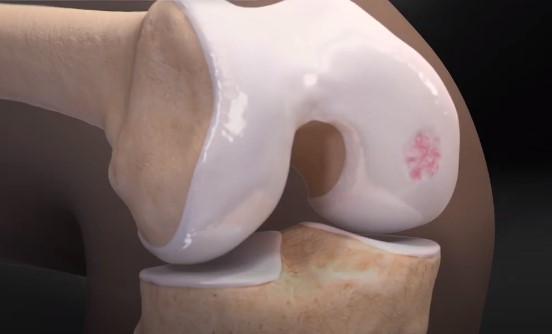
Lesão da cartilagem
Diagnóstico das lesões da cartilagem articular
Diagnóstico clínico
O principal sintoma da lesão da cartilagem é a dor, que pode estar associada a edema ou estalidos. As características da dor variam conforme a localização e o tamanho da lesão. Estalidos ou a sensação de que se tem areia dentro do joelho podem estar presentes, principalmente nos casos mais avançados.
Diagnóstico por imagem
O exame mais importante para a avaliação de lesões da cartilagem articular é a ressonância magnética, pois nela é possível demonstrar a localização, o tamanho e a profundidade da lesão, o que é fundamental para a classificação destas lesões e para a escolha do tratamento.
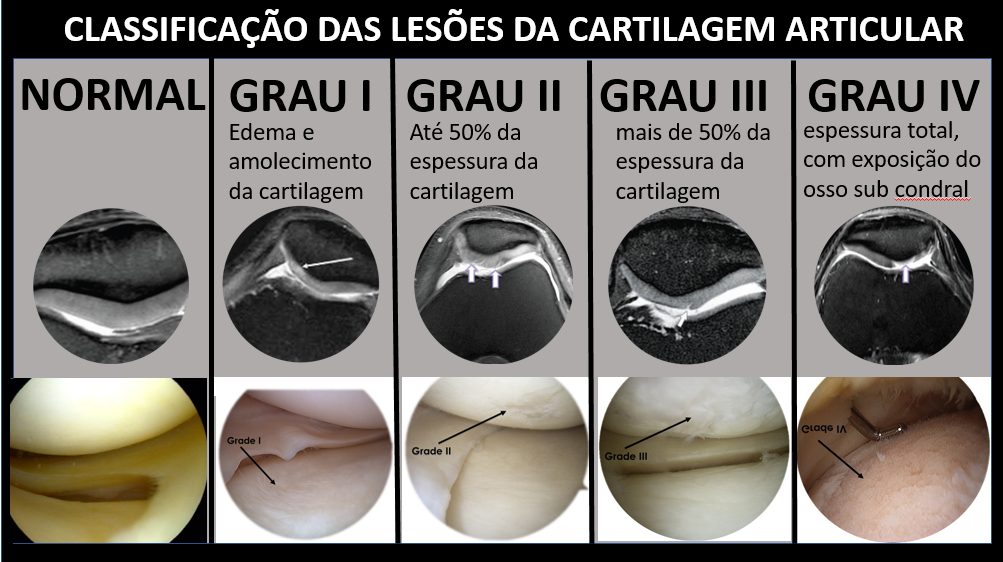
As lesões da cartilagem articular podem ser classificadas em:
- Grau 0: Cartilagem normal;
- Grau I: Edema e amolecimento da cartilagem;
- Grau II: Lesão superficial, envolvendo menos de 50% da espessura da cartilagem;
- Grau III: Lesão profunda, com mais de 50% da espessura da cartilagem;
- Grau IV: Lesão de espessura total, com exposição do osso subcondral.
Tratamento
Os sintomas e o exame físico de pacientes com lesões da cartilagem articular é pouco específico e semelhante ao que se observa em outros problemas no joelho, de forma que o tratamento deve ser determinado sempre após uma avaliação por um ortopedista especialista em cirurgia do joelho e não pela simples presença da lesão em um exame de imagem. O tratamento poderá ser cirúrgico ou não cirúrgico.
Tratamento não cirúrgico
Por ser um tecido não vascularizado, a cartilagem articular tem uma capacidade de reparo bastante limitada. Ainda assim, nem toda lesão da cartilagem é causa de dor e nem todas precisam ser tratadas. A cartilagem não possui terminações nervosas, de forma que, quando lesionadas, não são causas diretas da dor. A função dela é proteger o osso, este sim um tecido bastante enervado e potencial causador de dor. Quando se machuca a cartilagem, o joelho perde esta proteção e passa a expor o osso subcondral, daí a dor.
Lesões mais superficiais da cartilagem ou lesões pequenas, mas de extensão limitada, ainda fornecem a proteção necessária e não costumam ser causa de dor. Eventualmente, exames de imagem solicitados por outros motivos (muitas vezes solicitados além do necessário) acabam por identificar estas lesões, as quais estavam presentes há bastante tempo sem que o paciente soubesse, simplesmente porque não causavam dor. Nestes casos, as lesões simplesmente não precisam ser tratadas.
Infelizmente, nenhum tratamento não cirúrgico disponível até o momento se mostrou eficaz no sentido de recuperação das lesões da cartilagem articular, o que não significa que não exista tratamento. A dor, de fato, pode melhorar bastante com o tratamento não cirúrgico.
O ponto fundamental é a correção de eventuais deficiências e desequilíbrios musculares bem como de deficiências na técnica esportiva, no caso de atletas. Outras causas de dor também devem ser investigadas e tratadas.
Diversas medicações foram propostas para o tratamento das lesões na cartilagem articular, sendo as mais usadas e mais estudadas a glicosamina (açúcar produzido naturalmente pelo organismo e um dos principais componentes da cartilagem articular), o colágeno (proteína mais abundante do corpo e funciona como uma espécie de tijolo na construção de diversos tecidos) e infiltração com ácido hialurônico (principal componente do líquido sinovial, presente normalmente nas articulações).
Glicosamina
Leia Mais
Glicosamina
Colágeno
Leia Mais
Colágeno
Infiltração com ácido hialurônico
Leia Mais
Infiltração com ácido hialurônico
- Lubrificante: possui capacidade de retenção de água, protegendo as articulações contra pressões e impacto;
- Anti-inflamatório: reduz a ativação de células inflamatórias e leva à melhora da inflamação e da dor;
- Condroprotetor (proteção da cartilagem articular): decorrente da inibição da ação de enzimas que degradam a cartilagem;
- Nutritivo: regula a troca de nutrientes entre o líquido sinovial e as células da cartilagem (condrócitos);
- Estimulante da produção natural do ácido hialurônico: faz a membrana sinovial produzir naturalmente a substância.
Tratamento cirúrgico
O tratamento cirúrgico é indicado preferencialmente em pacientes com lesões únicas, profundas e com boa cartilagem ao redor da lesão. A técnica cirúrgica deve ser escolhida caso a caso, e depende de alguns fatores:
- Características da lesão (tamanho, localização, profundidade);
- Características do paciente (idade, peso, atividades profissionais e esportivas);
- Eventuais tratamentos realizados previamente.
Os procedimentos podem ser divididos em dois grupos: aqueles que buscam formar uma nova cartilagem no local da lesão (técnicas de reparo) e aqueles que buscam substituir a cartilagem machucada por uma cartilagem retirada de outro local (técnicas de substituição).
Técnicas de reparo
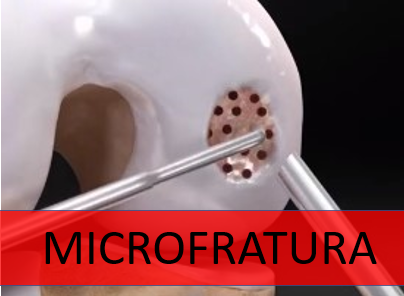
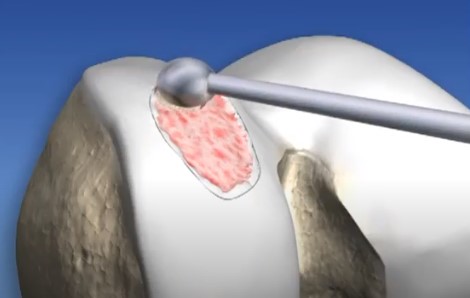
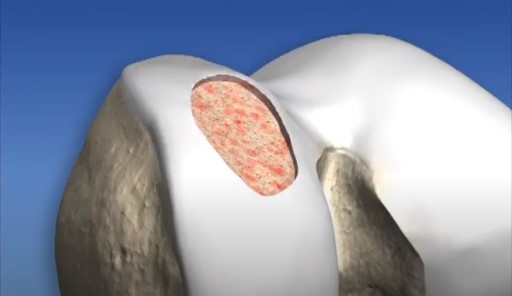
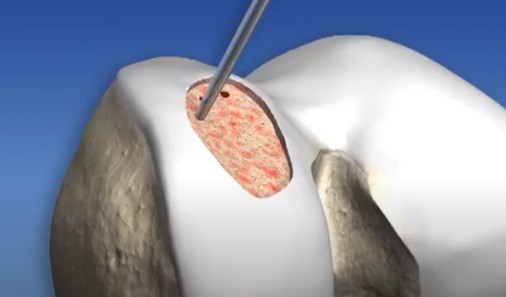
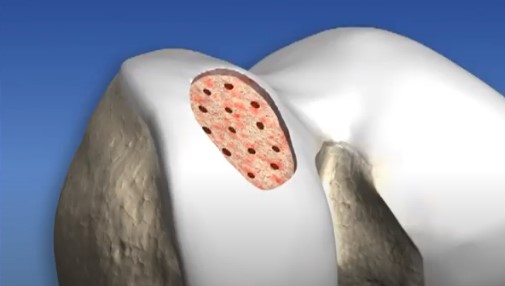
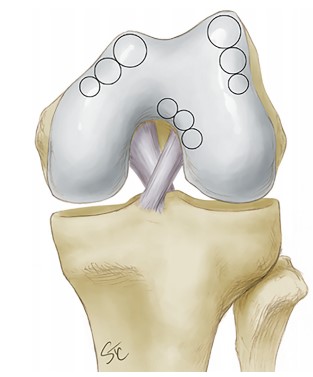
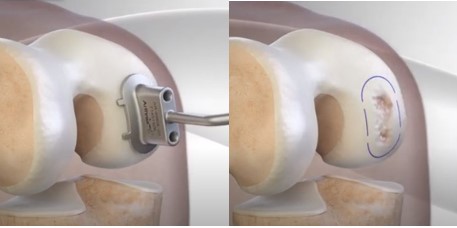
1. Microfratura
É a técnica mais utilizada no Brasil e no mundo. Na microfratura, são feitos pequenos furos no osso que está exposto pela falta de cartilagem. Esses furos provocam o sangramento no local da lesão, estimulando o reparo da cartilagem. É uma técnica com bom resultado para lesões pequenas. No entanto, nas lesões maiores, a qualidade da cartilagem formada é insuficiente para prover a melhora da dor a longo prazo.
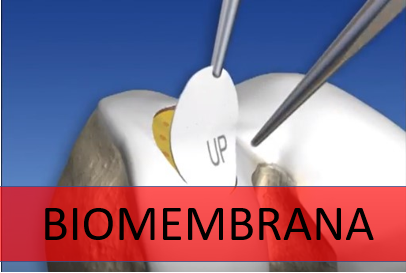
2. Biomembranas
Dependendo da lesão, estas membranas poderão ser suturadas, fixadas por meio de cola de fibrina ou por uma combinação de ambos.
Membranas especificamente desenvolvidas para o tratamento das lesões da cartilagem articular têm por objetivo cobrir a área da lesão ajudando a estabilizar o coágulo formado pela técnica de microfratura, permitindo uma melhor qualidade de reparo. Eventualmente, poderão ser associadas a um aspirado de células, ao invés da microfratura.
3. Implante de condrócitos
O implante de condrócitos é uma técnica altamente dependente de laboratórios especializados em terapia celular, com disponibilidade bastante limitada no Brasil, de forma que o procedimento não é realizado além de centros de pesquisas. O objetivo da técnica é estimular a proliferação das células da cartilagem em laboratório para depois implantar estas células no local da lesão.
Técnicas de substituição
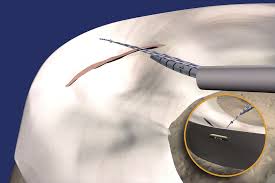
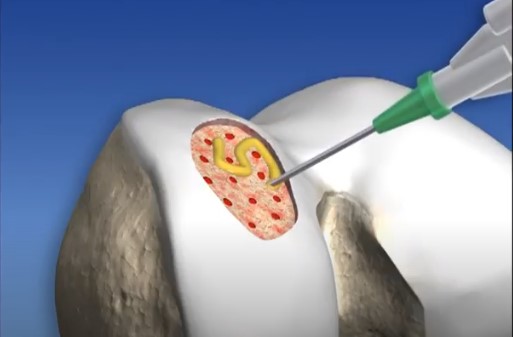
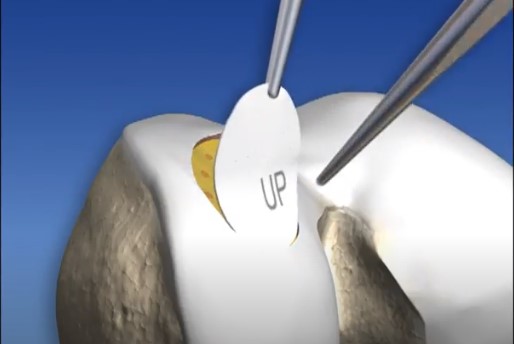
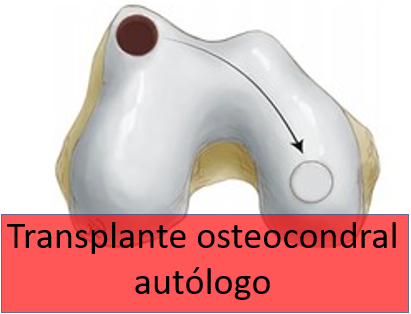
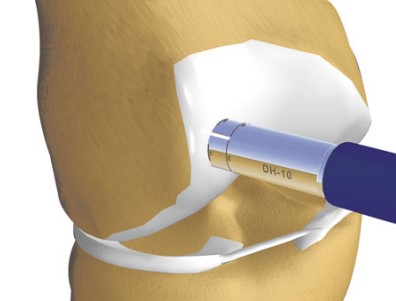
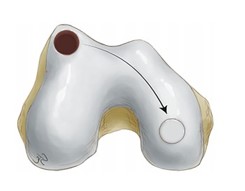
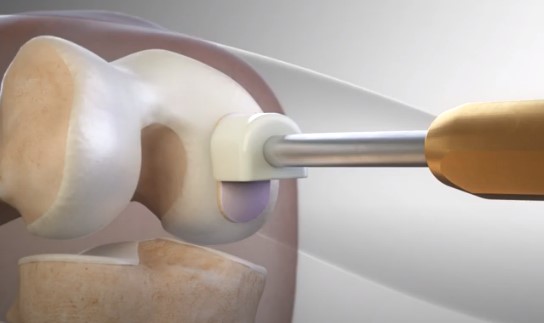
4. Transplante osteocondral autólogo (mosaicoplastia)
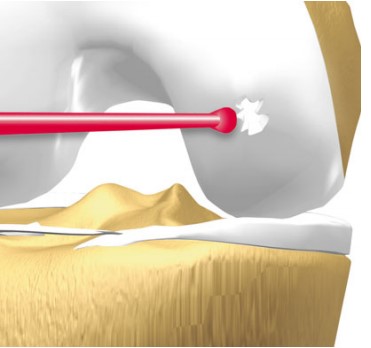
O Transplante Osteocondral Aultólogo é um procedimento no qual um fragmento de cartilagem é retirado de um local fora da área de apoio do joelho e transferido para substituir a cartilagem danificada pela lesão. A vantagem do procedimento é prover uma cartilagem com características histológicas semelhantes às da cartilagem original.
Como fatores limitantes, devemos considerar uma dificuldade de adaptação do formato e da espessura da cartilagem entre a área doadora e a área receptora, a integração entre a cartilagem nova e a cartilagem ao seu redor e a disponibilidade de um fragmento com tamanho suficiente para cobrir a lesão. Mais do que isso, deve-se considerar a possibilidade de algum grau de dor no local de retirada da cartilagem / área doadora.
Passo a passo da cirurgia
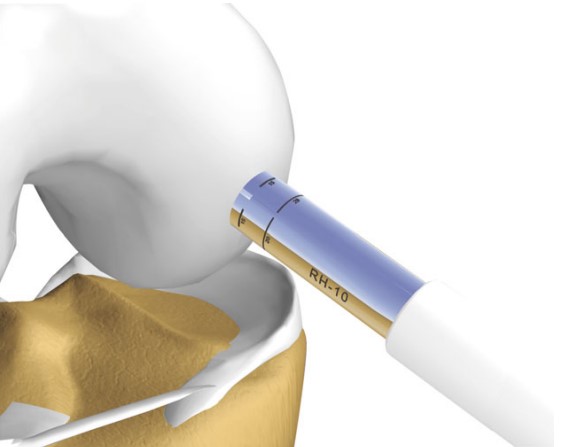
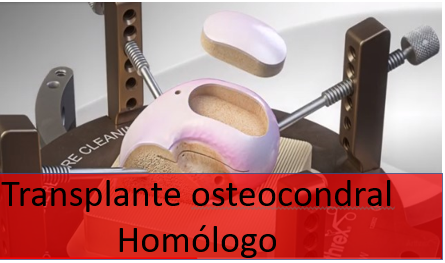
5. Transplante osteocondral homólogo (cadáver)
O Transplante osteocondral homólogo é um procedimento semelhante ao transplante autólogo, porém com o fragmento osteocondral retirado de uma doação (cadáver). Tem as vantagens de poder ser retirado de um local anatomicamente semelhante ao da área receptora, de não ter uma limitação no tamanho do fragmento doador e não trazer queixas relacionadas à área doadora. Como desvantagem, a viabilidade das células doadoras tende a ser prejudicada pelos processos de conservação e preparo do fragmento, podendo comprometer o resultado a longo prazo.
Passo a passo da cirurgia
Microfratura
Leia Mais
Microfratura
| BOM CANDIDATO PARA MICROFRATURA | MAU CANDITATO PARA MICROFRATURA |
| Lesão profunda na cartilagem, mas com tamanho de até 2cm2 | Lesões maiores de 2cm2 |
| Lesão bem delimitada, com cartilagem de boa qualidade ao redor | Dor em várias articulações ou que piora com o repouso |
| Tem dor e inchaço devido a danos na cartilagem | Destruição generalizada da cartilagem, ou seja, toda a cartilagem está comprometida |
| Fisicamente ativo, mas não pode praticar esportes por causa da lesão no joelho | Artrite inflamatória (como a artrite reumatóide) |
| Dor que piora com o esforço e melhora no repouso | Idade acima de 50 anos |
| Bom alinhamento do joelho | Desalinhamento do joelho |
| Condições de seguir o protocolo de reabilitação pós operatória indicado | Não está disposto a passar por um processo prolongado de reabilitação |
Pós operatório
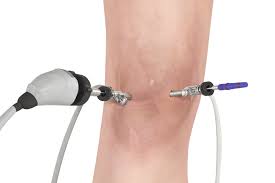
O programa de reabilitação pós-operatória é fundamental para otimizar o resultado final da cirurgia. O coágulo formado pela microfratura precisa ser protegido no período inicial da recuperação. Caso as atividades sejam iniciadas de forma precoce, o coágulo formado pode se soltar do leito da lesão ou pode cicatrizar com fibrocartilagem de pior qualidade. Se a nova cartilagem tiver um estado mais amolecido, mesmo que cubra a extremidade do osso, ela pode não ser funcional e os pacientes podem ter uma recorrência da dor. Após a microfratura, o paciente é mantido com muletas e sem o apoio do peso do corpo sobre o joelho operado nas primeiras 6 semanas. Neste período, a mobilização do joelho sem o apoio do peso e supervisionado pelo fisioterapeuta deve ser estimulado, para manter a mobilidade do joelho e a função muscular. Dependendo da localização da microfratura e do tamanho do defeito, pode levar de 4 a 7 meses para que a nova cartilagem adquira qualidade suficiente para ser capaz de suportar atividades físicas de maior impacto.Biomembrana
Leia Mais
Biomembrana
Tratamento de lesões da cartilagem articular com biomembrana
O uso de biomembranas para o tratamento das lesões da cartilagem articular é uma evolução da técnica de microfratura que busca trazer maior estabilidade para o coágulo formado no lugar da lesão. Assim, para melhor entendimento do que descrevemos aqui, é importante que antes você compreenda o que descrevemos sobre a técnica de microfratura. As microfraturas têm por objetivo permitir a chegada de sangue no lugar da lesão, com a formação de um coágulo contendo células tronco que irão se diferenciar na nova cartilagem. A membrana busca trazer maior estabilidade para a cartilagem em formação, melhorando a capacidade de reparo. As biomembranas já são utilizadas desde os anos 90 na Europa, mas apenas recentemente estão disponíveis no Brasil. Diferentes membranas com diferentes técnicas de fabricação estão disponíveis no mercado, mas a que mais utilizamos é o Chondro-Gide®, produto de origem suíça formado com uma estrutura de 2 biocamadas de colágeno I e III. Um dos lados da membrana é mais compacto e deve ficar voltado para a articulação; o outro é mais poroso e deve ser voltado para a lesão. Com a maior estabilidade provida pela membrana, ao invés de realizar as microfraturas no osso o que temos feito é uma modificação desta técnica, que consiste em aspirar o sangue de dentro do osso e injetar sobre a lesão, abaixo da membrana. Uma das desvantagens da microfratura é que as microperfurações podem levar à ossificação da cartilagem que está sendo formada, o que não acontece quando o sangue é aspirado e injetado. As biomembranas podem ser aplicadas por via artroscópica (vídeo) ou aberta e são fixadas ao restante da cartilagem por meio de cola de fibrina, com ou sem a associação com pontos de sutura. A cola de fibrina é um selante biológico, 100% natural, feito a partir do plasma, um componente do sangue.| BOM CANDIDATO PARA BIOMEMBRANA | MAU CANDITATO PARA A BIOMEMBRANA |
| Adequado tanto para lesões pequenas como para lesões grandes | Dor em várias articulações |
| Lesão bem delimitada, com cartilagem de boa qualidade ao redor | Dor que piora com o repouso |
| Tem dor e inchaço devido a danos na cartilagem | Destruição generalizada da cartilagem, ou seja, toda a cartilagem está comprometida |
| Fisicamente ativo, mas não pode praticar esportes por causa da lesão no joelho | Artrite inflamatória (como a artrite reumatóide) |
| Dor que piora com o esforço e melhora no repouso | Idade acima de 50 anos |
| Bom alinhamento do joelho | Desalinhamento do joelho |
| Condições de seguir o protocolo de reabilitação pós operatória indicado | Não está disposto a passar por um processo prolongado de reabilitação |
Indicações
As biomembranas oferecem um ambiente mais favorável para que o coágulo contendo células tronco se diferenciem para formar a nova cartilagem, de forma que é um procedimento que permite o tratamento de lesões maiores, quando comparado com a microfratura. Em relação às técnicas de substituição da cartilagem (transplante osteocondral autólogo ou homólogo) as biomembranas têm a vantagem de não precisarem de uma área doadora e de se adaptarem melhor ao formato do osso no lugar da lesão.Pós operatório
Mesmo com a maior estabilidade provida pela membrana, as células tronco precisam de um ambiente favorável para se diferenciarem em uma nova cartilagem. Os protocolos de pós operatório devem ser seguidos a risca para garantir um tecido de regeneração de melhor qualidade e são bastante similares aos protocolos pós operatórios descrito para a microfratura. O paciente é mantido com muletas e sem o apoio do peso do corpo sobre o joelho operado nas primeiras 6 semanas após a cirurgia. Neste período, a mobilização do joelho sem o apoio do peso e supervisionado pelo fisioterapeuta deve ser estimulado, para manter a mobilidade do joelho e a função muscular.Dependendo da localização da microfratura e do tamanho do defeito, pode levar de 4 a 7 meses para que a nova cartilagem adquira qualidade suficiente para ser capaz de suportar atividades físicas de maior impacto.
Transplante Osteocondral Autólogo
Leia Mais
Transplante Osteocondral Autólogo
- Dificuldade de adaptação do formato e da espessura da cartilagem entre a área doadora e a área receptora da cartilagem;
- Características histológicas na transição entre a cartilagem original e a nova cartilagem nem sempre é adequada;
- Quantidade limitada de cartilagem que pode ser retirada com segurança;
- Morbidade da área doadora da cartilagem
| BOM CANDIDATO PARA TRANSPLANTE OSTEOCONDRAL AUTÓLOGO | MAU CANDITATO PARA TRANSPLANTE OSTEOCONDRAL AUTÓLOGO |
| lesões pequenas e médias, até 4cm2 | Dor em várias articulações |
| Lesão bem delimitada, com cartilagem de boa qualidade ao redor | Dor que piora com o repouso |
| Tem dor e inchaço devido a danos na cartilagem | Destruição generalizada da cartilagem, ou seja, toda a cartilagem está comprometida |
| Fisicamente ativo, mas não pode praticar esportes por causa da lesão no joelho | Artrite inflamatória (como a artrite reumatóide) |
| Dor que piora com o esforço e melhora no repouso | Idade acima de 50 anos |
| Bom alinhamento do joelho | Desalinhamento do joelho |
| Condições de seguir o protocolo de reabilitação pós operatória indicado | Não está disposto a passar por um processo prolongado de reabilitação |
Transplante Osteocondral Homólogo
Leia Mais
Transplante Osteocondral Homólogo
| BOM CANDIDATO PARA ALOENXERTO DE CARTILAGEM | MAU CANDITATO PARA ALOENXERTO DE CARTILAGEM |
| Lesões grandes, com acometimento do osso subcondral e pouca contenção pela cartilagem circunjacente | Lesões pequenas, contidas e com boa qualidade do osso subcondral, as quais respondem bem com outras técnicas de reparo da cartilagem. |
| Cartilagem ao redor da lesão de boa qualidade | Artrose / destruição generalizada da cartilagem, ou seja, toda a cartilagem está comprometida |
| Paciente fisicamente ativo, mas que não consegue praticar esportes por causa da lesão no joelho | Artrite inflamatória (como a artrite reumatóide) |
| Dor que piora com o esforço e melhora no repouso | Idade acima de 50 anos |
| Bom alinhamento do joelho | Desalinhamento do joelho |
| Condições de seguir o protocolo de reabilitação pós operatória indicado | Não está disposto a passar por um processo prolongado de reabilitação |
Seleção e conservação do enxerto
O transplante osteocondral homólogo precisa de um doador com joelho de tamanho parecido com o do paciente que receberá o enxerto e que seja jovem, com cartilagem articular bem preservada e sem desgaste. A logística do transplante requer a colaboração entre o médico e os bancos de tecido capacitados para a coleta deste tipo de enxerto. Após a indicação da cirurgia, o tecido é solicitado e a equipe deve aguardar a captação de um tecido compatível. Infelizmente, o número de doadores no Brasil ainda é baixo, de forma que a espera em alguns casos pode ser relativamente prolongada. O enxerto para a cartilagem precisa manter a viabilidade das células doadoras, de forma que ele não pode ser submetido a técnicas tradicionais de esterilização e conservação. O enxerto deve ser feito a fresco e o prazo máximo entre a doação e a implantação no paciente deve ser de até 30 dias. O tempo deve ser apenas o necessário para que se tenha o resultado de testes e exames para certificação que os tecidos estão livres de contaminação.Pós-operatório
Após a cirurgia, o paciente é mantido com muletas e sem o apoio do peso sobre o joelho por aproximadamente 6 semanas. Neste período, o paciente será estimulado a realizar exercícios para recuperar a mobilidade do joelho. O apoio do peso é iniciado após seis semanas, com o peso sendo apoiado parte na perna e parte na muleta. Espera-se que o paciente progrida para o apoio total do peso na perna entre 8 e 12 semanas, quando então poderá largar as muletas.Vantagens e desvantagens do transplante osteocondral homólogo
A principal vantagem do procedimento é a possibilidade de uso de enxertos grandes, que torna o procedimento a única técnica capaz de tratar as grandes lesões osteocondrais de forma biológica. Outra vantagem é que o enxerto é retirado do joelho doador no mesmo ponto onde está localizada a lesão osteocondral, de forma que a adaptação entre o formato do osso doador e o osso receptor é a mais próxima possível do ideal. A principal desvantagem está associada à menor viabilidade celular quando comparado com o enxerto do transplante autólogo, em que o enxerto é retirado e implantado no mesmo ato cirúrgico. Além disso, o tempo até encontrar um doador compatível pode ser prolongado. Uma vez encontrado o doador, o tempo até a implantação é reduzido, o que impõe dificuldades logísticas tanto para o paciente quanto para a equipe médica.
Você tem lesão na cartilagem articular?
Gostaria de fazer uma avaliação com o Dr. João Hollanda?
Você pode agendar sua consulta presencial ou por Telemedicina
Agende sua Consulta