Além da tendinite patelar, existem outras doenças que também podem causar dor na parte da frente do joelho, como a condromalácia ou a hoffite. Desta forma, a avaliação com o ortopedista especialista em joelhos é indispensável para se fechar o diagnóstico.
Causa da tendinite patelar
O mecanismo extensor do joelho, incluindo o tendão patelar, a patela e a musculatura do quadríceps, é responsável pela absorção e transmissão da energia gerada no momento do contato do pé com solo. Quando a força colocada sobre o tendão patelar for além daquilo para o qual ele está condicionado, o paciente desenvolve a tendinite patelar.
São fatores que contribuem para o desenvolvimento da tendinite no joelho:
• Fraqueza da musculatura anterior da coxa (quadríceps);
• Erros na técnica de saltos, sendo o erro mais comum a aterrissagem com o joelho muito duro, sem permitir que o joelho se dobre;
• Limitação na mobilidade do quadril ou tornozelo, fazendo com que o atleta tenha uma aterrissagem “mais seca” dos saltos. Nestes atletas, o músculo do quadríceps deixa de absorver parte da energia do impacto, sobrecarregando o tendão patelar e aumentando o risco de desenvolver a tendinite. São erros comuns inclusive entre atletas de alto rendimento.
O que o paciente com tendinite patelar sente?
Os pacientes relatam dor na frente do joelho, que piora após as atividades físicas. O ponto mais comum de dor é na origem do tendão, próximo do polo inferior da patela.
Dependendo da duração dos sintomas, a tendinite no joelho pode ser classificada em 4 fases:
- Fase 1 – Dor apenas após a atividade, sem prejuízo funcional.
- Fase 2 – Dor durante e após a atividade, embora o paciente ainda seja capaz de executar o seu esporte sem restrições.
- Fase 3 – Dor durante e após a atividade, com a dificuldade crescente na prática esportiva.
- Fase 4 – Ruptura completa do tendão exigindo reparação cirúrgica.
A tendinite patelar nem sempre acomete o tendão como um todo. Aproximadamente 70% dos pacientes apresentam o problema no ponto de fixação do tendão na patela, 25% apresentam acometimento da porção central do tendão e 5% acometimento do ponto de fixação do tendão no osso da tíbia. O local exato de acometimento deve ser visto durante o exame físico pelo médico especialista.
Diagnóstico do joelho do saltador
O diagnóstico da tendinite patelar deve ser baseado na queixa clínica do paciente, sendo caracterizada por dor sobre o tendão patelar. O tratamento pode ser iniciado independentemente de qualquer exame, mas, caso a dor esteja persistente, o ultrassom ou a ressonância magnética devem ser solicitados com o objetivo de avaliar qual a forma e o local exato de acometimento. Do ponto de vista médico, o termo tendinopatia patelar (doença do tendão) é mais adequado do que o termo tendinite (inflamação do tendão). Isso porque o tendão pode ser acometido de diferentes maneiras e nem sempre a inflamação estará presente.
A tendinopatia patelar pode ser diferenciada nas seguintes formas de acometimento:
- Tendinite – Inflamação do tendão, geralmente presente nos quadros mais agudos de dor.
- Tendinose – degeneração da estrutura do tendão, que fica espeçado e pode apresentar áreas de calcificação. Além disso, as fibras que formam o tendão perdem seu alinhamento normal e ficam desorganizadas.
- Paratendinite – Inflamação da membrana que reveste o tendão. Da mesma forma que nas tendinites, a paratendinite é vista nos quadros agudos de dor após esforço não usual.
- Paratendinite com tendinose – Pacientes com tendinose crônica e acometimento de longa data do tendão eventualmente evoluem com inflamação após esforço, levando à associação da tendinose (degeneração do tendão) com uma inflamação mais aguda.
- Lesão parcial da inserção do tendão patelar Os exames de imagem (ressonância magnética ou ultrassonografia) podem diferenciar as diversas formas de acometimento do tendão. Isso tem grande relevância, uma vez que o tratamento será diferente em cada uma destas situações.
Ressonância Magnética - Tendinite Patelar
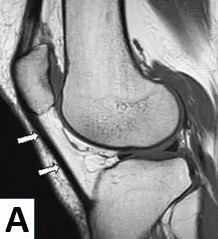
Ressonância magnética de um tendão patelar normal
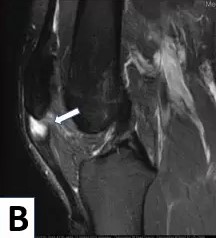
Tendinopatia da porção proximal do tendão patelar, com lesão parcial do tendão (este é o local mais comum de acometimento)
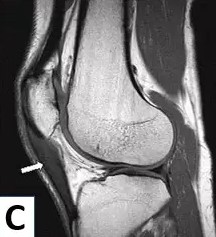
Tendinite acometendo todo o tendão patelar.
Tratamento não cirúrgico da tendinite patelar
Tratamento não-cirúrgico
A maioria dos pacientes apresenta melhora significativa da dor com o tratamento não cirúrgico bem realizado. O tratamento pode ser dividido em três fases:
- Alívio da dor e da inflamação;
- Fortalecimento e reequilíbrio muscular;
- Correção da mecânica de movimento do salto.
Alívio da dor e da inflamação
A inflamação no tendão ou paratendão pode ser tratada por meio de medicações anti- inflamatórias ou por meios não medicamentosos, como o gelo ou o laser. Estas medidas devem ser adotadas com parcimônia. A inflamação faz parte do processo de reparo celular e, sem ela, o tendão não é capaz de se recuperar. Mais do que isso, as adaptações corporais frente à atividade física dependem da inflamação, o que significa que, sem ela, você não ficará mais forte frente a um treino de força e não ficará mais rápido e resistente frente a um treino de corrida.
O excesso de inflamação também não é bom. Ela produzirá grande quantidade de radicais livres que, por sua vez, levará a um dano secundário ainda maior ao tendão.
Podemos dizer, assim, que o excesso de inflamação é prejudicial, mas que a falta dela também é ruim. O ideal é que se ajuste a carga de treino, mantendo-se abaixo do limiar de dor.
Em alguns casos, isso pode significar o afastamento temporário dos treinos; em outros, apenas uma adaptação nos exercícios. O uso de uma tira sub- patelar pode, em alguns, casos ajudar na dissipação da energia cinética na aterrissagem de saltos, contribuindo para a melhora da dor.
Infelizmente, o abuso tanto do gelo como das medicações anti-inflamatórias é muito comum entre atletas. Muitos incluem os anti-inflamatórios como parte da rotina pré treino.
Discutimos mais sobre o uso de medicações anti-inflamatórias por atletas e o uso de gelo por atletas em artigos específicos.
Fortalecimento e reequilíbrio muscular
A tendinite patelar tem relação direta com o mecanismo de aterrissagem de saltos. Deficiências técnicas no movimento de aterrissagem leva a uma maior sobrecarga sobre o tendão, favorecendo o desenvolvimento da tendinite.
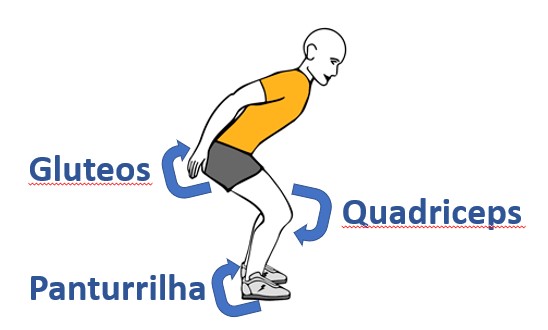
O salto e a aterrissagem envolvem um complexo movimento que engloba a musculatura de todo o corpo, mas, especialmente, de três grupos musculares:
- Panturrilha, responsável pela desaceleração do tornozelo;
- Quadríceps, responsável pela desaceleração do joelho;
- Glúteos: responsável pela desaceleração do quadril.
Além da musculatura, é fundamental que se tenha uma adequada mobilidade do tornozelo e do quadril. Assim, antes de se treinar a técnica de saltos e aterrissagens propriamente ditos, é preciso que se certifique de que a musculatura e mobilidade das articulações estejam adequados para isso.
Correção do movimento de aterrissagem dos saltos
A correção do movimento de aterrissagem do salto vai além do trabalho para fortalecimento e ganho de mobilidade, como discutido no ítem anterior. O atleta muitas vezes apresenta uma técnica ruim de aterrissagem em decorrência de um hábito: aprendeu a saltar daquela forma e sempre o fez assim. Mesmo que a musculatura e a mobilidade estejam boas, é preciso que se corrija a técnica em sí.
Para isso, o ideal é que o médico tenha acesso facilitado ao treinador responsável pelos treinos do seu paciente. Caso contrário, este trabalho pode ser feito em paralelo aos treinos em clínicas especializadas.
Tratamentos alternativos para a tendinite patelar
Laser
O laser é uma forma de tratamento utilizado na ortopedia com o objetivo de acelerar o reparo tecidual e, também, para o controle de diferentes tipos de dor. Isso acontece através de diferentes mecanismos:
- Bioestimulação: geração de energia celular a partir da luz
- Acústico: efeito mecânico gerado a partir de pulsos rápidos e frequentes
- Efeito térmico: parte da energia absorvida pelas células é transformada em energia térmica, levando a um aquecimento dos tecidos.
O laser é indicado principalmente nas fases inflamatórias da doença (tendinite, pateratendinite, tendinose com tendinite).
Existem dois diferentes tipos de Laser: laser frio ou de baixa potência e o Laser de alta potência.
- O laser de baixa potência já vem sendo utilizado há bastante tempo no tratamento das tendinites. Para ofertar a energia necessária no tratamento da tendinite, porém, as sessões precisam ser impraticavelmente longas e frequentes.
- O laser de alta potência, recentemente introduzido no Brasil, tem a vantagem de ofertar uma quantidade até 50 vezes maior de energia com o mesmo tempo de aplicação.A grande vantagem do laser de alta potência. A mesma dose total de energia pode ser ofertada em um tratamento de 5 a 10 minutos em uma aplicação única na semana.
Discutimos mais sobre as indicações e o mecanismo de ação em um artigo específico sobre o Laser de Alta potência.
Terapia por ondas de choque
A terapia por onda de choque, é um procedimento em que ondas acústicas são transmitidas através da pele para o tendão doente. São ondas audíveis e de baixa energia formadas a partir de pulsos de ar comprimido, que funcionam aumentando o fluxo sanguíneo no tendão e levando a uma aceleração no processo de cicatrização.
Esse tratamento não deve ser confundido com os choques da eletroterapia, frequentemente utilizada na fisioterapia. Na tendinite patelar, são, indicadas 3 ou 4 sessões com duração de aproximadamente 30 minutos. O paciente deve ser alertado de que, em um primeiro momento, poderá sentir mais dor, vermelhidão, hematomas, inchaço e dormência, mas que estes efeitos secundários devem resolver-se dentro de uma semana, antes da próxima sessão de tratamento.
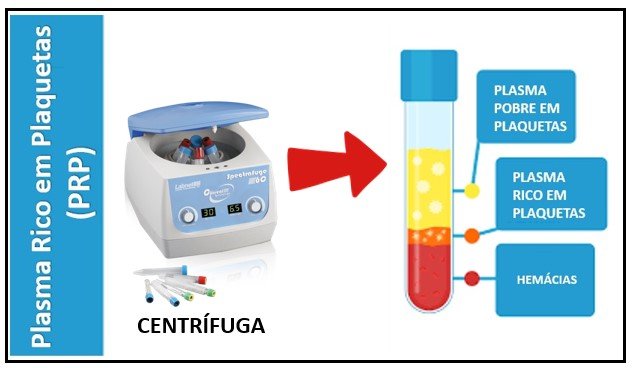
Plasma rico em Plaquetas (PRP)
O plasma rico em Plaquetas (PRP): o plasma rico em plaquetas (PRP) consiste em um concentrado derivado do sangue contendo uma grande quantidade de plaquetas em um pequeno volume de plasma sanguíneo. As plaquetas contêm diversos fatores de crescimento capazes de desencadear o processo de cicatrização nos tecidos e músculos. Com isso, espera-se a redução da dor, do inchaço e do tempo para o retorno esportivo.
O procedimento começa com uma coleta de sangue, o qual é colocado em uma centrífuga para separar as plaquetas (plasma rico em plaquetas) das outras estruturas do sangue. Este plasma será, então, injetado no local da lesão.O procedimento é indicado especialmente nos casos com lesão parcial do tendão, ajudando no reparo do mesmo.
Os resultados dos estudos com uso de Plasma Rico em Plaquetas são conflitantes, alguns mostrando melhora e outros não demonstrando qualquer diferença na recuperação da tendinite patelar.
Mais do que isso, o procedimento foi proibido para uso clínico no Brasil, exceto para a realização de pesquisas. Vale aqui considerar que, para isso, a pesquisa precisa estar registrada nos órgãos competentes e o paciente precisa assinar um termo de consentimento de que está fazendo parte de uma pesquisa médica.
Tratamento cirúrgico da tendinite patelar
A cirurgia pode ser indicada após o tratamento efetivo com fisioterapia por pelo menos seis meses sem sucesso. Não se deve, porém, confundir casos em que a fisioterapia foi mal aplicada ou insuficiente com falha no tratamento.
Casos em que a musculatura se encontre fraca e desequilibrada ou a técnica de salto esteja sendo mal executada, é preciso que se insista no tratamento não-cirúrgico, independentemente de quanto tempo ou quantas sessões de fisioterapia tiverem sido realizadas.
A técnica cirúrgica depende de fatores como a localização da tendinopatia (se no corpo do tendão ou em suas inserções na patela ou na tíbia) e das características do processo degenerativo do tendão (presença de nódulos, cistos, calcificações ou rupturas parciais do tendão).
As tendinites que acometem o corpo do tendão são tratadas por técnica aberta, com a retirada do tecido doente.
No caso das tendinites insercionais, o tratamento pode ser aberto, ou por artroscopia (vídeo), e o procedimento pode ser feito sobre o tendão (debridamento do tendão “doente”), no osso (ressecção do polo inferior da patela), ou por uma combinação de ambos os procedimentos.
Os resultados tanto com a técnica cirúrgica aberta, como artroscópica, demonstram-se bons entre 70 e 90% dos pacientes. A artroscopia, porém, é um procedimento menos agressivo e que permite um retorno mais precoce, seja para a atividade esportiva, seja para as atividades diárias não esportivas.
Lesão parcial do tendão patelar
Aproximadamente 70% dos pacientes com tendinopatia patelar apresentam acometimento no local da inserção do tendão na patela. A lesão parcial do tendão acomete predominantemente atletas que apresentam a extremidade inferior da patela proeminente (bicuda).
Nestes casos, a ponta do osso é pressionada contra o tendão, podendo levar à degeneração, inflamação, dor ou mesmo a uma lesão parcial do tendão em sua parte interna.
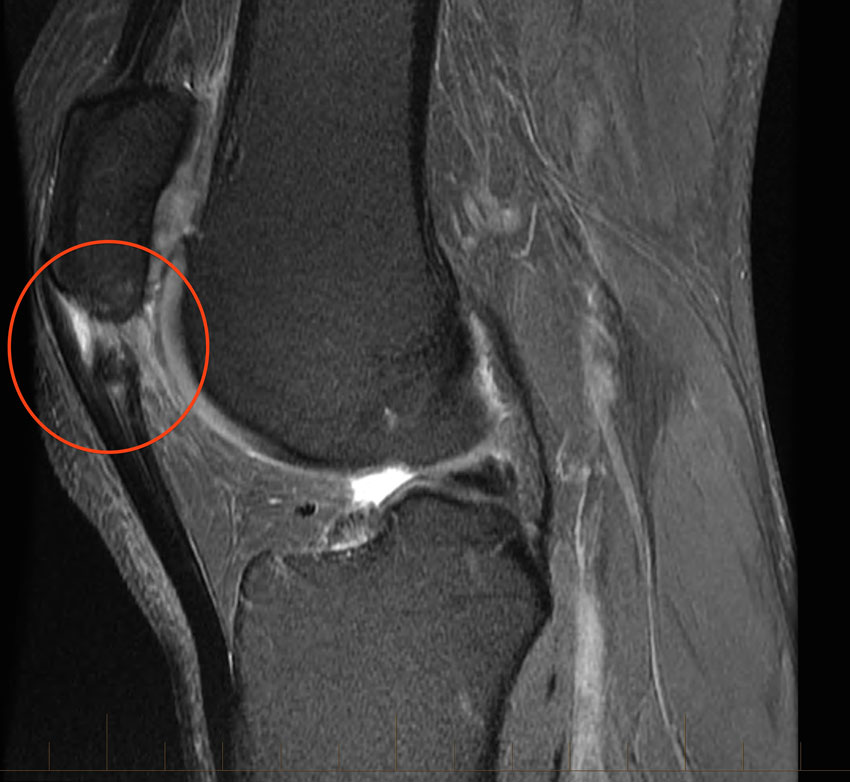
O tratamento não cirúrgico, com todas as medidas descritas acima, será sempre indicado. A maior parte das lesões com acometimento de menos de 50% da espessura do tendão tendem a evoluir bem com o tratamento não cirúrgico.
No caso de lesões com mais de 50% do tendão acometido, há uma maior tendência para que o paciente não responda bem ao tratamento não cirúrgico e venha a precisar da cirurgia.
Você tem tendinite patelar?
Gostaria de fazer uma avaliação com o Dr. João Hollanda?
Você pode agendar sua consulta presencial ou por Telemedicina
Agende sua Consulta

