A dor na região glútea é bastante comum no meio esportivo e também na população não atlética. A investigação destas dores é bastante desafiadora na prática ortopédica, pois a dor pode estar associada a diferentes problemas nessa região e pode envolver diversas estruturas, tais como:
- Articulação sacroilíaca (fraturas por estresse, artrose);
- Coluna lombar (espondilólise, artrose facetária);
- Cóccix;
- Musculatura glútea (tendinite, lesão, síndrome da “bunda morta”);
- Músculo piriforme (síndrome do piriforme);
- Músculos isquiotibiais (posteriores) da coxa.
Além disso, frequentemente, problemas relacionados às estruturas citadas acima coexistem no mesmo paciente. Por isso, não é incomum que pacientes submetidos a procedimentos cirúrgicos não tenham sucesso na melhora da dor, porque existiam outros problemas contribuindo para a mesma.
Diagnóstico
Para identificar a causa da dor glútea, o médico deverá considerar:
- Dados da história do paciente (idade, atividade esportiva e profissional);
- A localização exata da dor;
- Testes específicos realizados no paciente.
De acordo com a suspeita clínica, o médico poderá solicitar exames, tais como a ressonância magnética, ultrassonografia, radiografia ou eletroneuromiografia. No entanto, estes exames devem ser considerados em conjunto com a história clínica e o exame físico.
Apesar do fato de que os exames de imagem são úteis ao médico, eles devem ser interpretados com cuidado, pois certas alterações observadas nos exames podem ter pouca relevância clínica. Da mesma forma, o problema responsável pela dor pode não produzir qualquer alteração nos exames.
Eventualmente, a infiltração de medicamentos no local da dor poderá ajudar na confirmação diagnóstica. Desta forma, a avaliação médica é primordial para o correto diagnóstico das dores na região glútea.
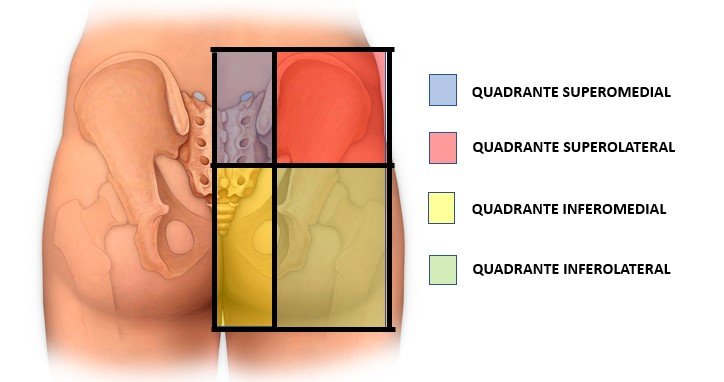
Localização da dor
A região glútea pode ser anatomicamente dividida em quatro quadrantes e a localização exata da dor pode ajudar no diagnóstico da doença:
A: quadrante Súpero-medial: dores neste quadrante estão mais frequentemente relacionadas à coluna lombar (musculatura lombar, espondilólise, artrose
facetária), ou à articulação sacroilíaca;
B: quadrante Súpero-lateral – as dores nesta região estão geralmente relacionadas à musculatura glútea;
C: quadrante Ínfero-medial – em geral, as dores estão relacionadas a problemas com o cóccix ou o assoalho pélvico;
D: quadrante Ínfero-lateral – dores neste quadrante indicam, principalmente, síndrome do piriforme ou lesões na inserção da musculatura posterior da coxa (isquiotibiais), no quadril.
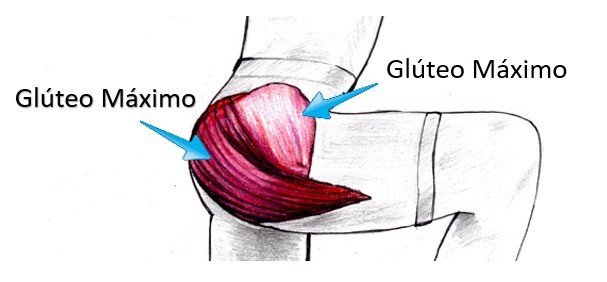
Tendinite glútea
A musculatura glútea é formada por três músculos: glúteo máximo, médio e mínimo. Ela é uma das musculaturas mais importantes para a caminhada, ou a corrida, pois é responsável por manter o equilíbrio entre a bacia e o tronco. Além disso, o glúteo máximo tem papel importante na extensão do quadril e os glúteos médio e mínimo na abertura lateral do quadril (abdução).
A tendinite glútea, também conhecida como “Síndrome da bunda morta”, está associada a uma fraqueza do glúteo médio que acontece devido à falta de exercícios com os glúteos. Por isso, a doença afeta, principalmente, pessoas sedentárias que passam o dia inteiro sentadas, sem se exercitar. No entanto, pode acometer, também, pessoas que praticam atividade física regularmente ou até mesmo atletas profissionais.
Apesar da importância destes músculos, eles são, muitas vezes, esquecidos nas atividades de reforço muscular, alterando o equilíbrio de forças no quadril e sobrecarregando o quadril e a coluna lombar.
Na fase aguda da dor, o paciente poderá fazer uso de medicações analgésicas ou anti-inflamatórias e a fisioterapia poderá lançar mão de recursos de eletrofototermoterapia para alívio da dor. Técnicas manipulativas também podem ajudar. A médio prazo, porém, os exercícios para fortalecimento do glúteo médio são fundamentais para o reequilíbrio muscular.
Síndrome do piriforme
Grande parte das patologias da região glútea está localizada no espaço glúteo profundo, que se situa profundamente no músculo glúteo máximo. A síndrome do piriforme é o nome dado à dor gerada pela compressão do nervo ciático (responsável pela inervação da maior parte do membro inferior) pelo músculo piriforme.
O nervo ciático atravessa a região glútea e, na síndrome, é comprimido no local onde cruza com o músculo piriforme. 15% da população apresentam uma variação anatômica neste músculo, que gera uma predisposição à compressão do ciático.
O principal sintoma é a dor na região glútea, que piora ao sentar e irradia para a coxa e perna. Muitas vezes, pacientes abandonam as atividades físicas mais intensas e podem ter a qualidade de vida bastante comprometida.
Com muita frequência, os pacientes não conseguem ficar sentados por mais de 20 minutos, especialmente em superfícies duras. Para se protegerem da dor, assumem uma postura antálgica (que protege contra a dor), inclinando o corpo lateralmente para evitar o apoio do peso sobre a área glútea comprometida.
Fundamentalmente, o diagnóstico é feito através da história do paciente e de exame físico. Exames de imagem e injeções diagnósticas podem auxiliar no diagnóstico. O tratamento inicial é feito com fisioterapia, mas, quando não se consegue um bom resultado, pode ser necessária a indicação cirúrgica para a liberação do nervo.
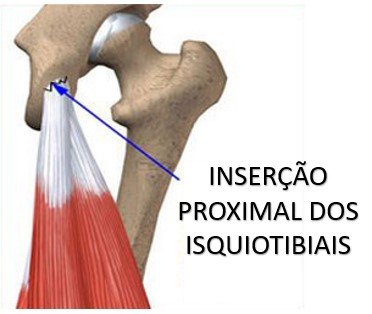
Tendinite dos isquiotibiais
Os isquiotibiais são um conjunto de três músculos da região posterior da coxa: o semimembranoso, o semitendinoso e o bíceps femoral. Juntos, os tendões destes três músculos se fixam na tuberosidade isquiática, que é a protuberância óssea que serve de apoio quando estamos sentados.
Na corrida, a principal função dos isquiotibiais envolve a desaceleração da perna na fase final de balanço, logo antes do apoio inicial do pé ao solo. Nestas situações, os isquiotibiais trabalham de forma excêntrica, realizando força enquanto estão sendo alongados.
Este tipo de contração promove maior sobrecarga sobre o tendão e o músculo. Como este tipo de exercício não é comumente treinado em salas de musculação, os músculos se tornam pouco preparados para suportar o esforço, o que pode levar ao desenvolvimento da tendinite.
A tendinite dos isquiotibiais é relativamente comum em atividades esportivas como a corrida ou o futebol, que podem levar a uma sobrecarga e consequente inflamação destes tendões. Se a condição persistir, poderá evoluir com fraqueza e degeneração do tendão.
Atividades em que o apoio do pé ao solo se dá com o quadril ainda em flexão tendem a aumentar a sobrecarga. Isso pode acontecer quando o atleta tenta alongar demais a passada para frente, adiantando o ponto de apoio do pé, condição conhecida como “overstriding”.
Da mesma forma, treinos em ladeiras, agachamentos e treinos de aceleração (tiros) também podem estar relacionados ao desenvolvimento da tendinite.
O paciente com tendinopatia proximal dos isquiotibiais apresenta dor e desconforto ao sentar por longos períodos e ao se agachar, além de dificuldades para treinar. Pode haver a sensação de rigidez do quadril durante a manhã ou no início do treino. A dor tende a aliviar quando o corpo está aquecido, após alguns minutos de treino, e retorna após o treino.
Tratamento da tendinite dos isquiotibiais
O tratamento é difícil e prolongado. Nas fases de agudização da dor, drogas anti-inflamatórias podem ser prescritas por curto período para alívio dos sintomas. Fora das fases de piora da dor, indica-se treinamento muscular baseado em exercícios excêntricos.
A atividade esportiva deve ser reduzida significativamente, de acordo com os sintomas, ou até mesmo ser substituída temporariamente por outras atividades que produzam menor sobrecarga sobre os tendões isquiotibiais.
Sacroileíte
A articulação sacroilíaca corresponde à junção entre o osso sacro, que faz parte da coluna vertebral, e o osso ilíaco, da bacia. É uma articulação com mobilidade limitada e que desempenha um papel importante na transmissão de forças entre o tronco e os membros inferiores.
A inflamação da articulação sacroilíaca é denominada sacroileíte e pode ser decorrente de diversas causas, tais como:
- Traumas;
- Após cirurgia da coluna;
- Doenças reumáticas como a espondilite anquilosante ou a osteoartrite;
- Processos infecciosos.
Entre atletas, porém, a doença costuma ter origem mecânica, devido à sobrecarga cíclica transmitida para a região pélvica durante a prática de esportes de impacto e de longa duração, como as corridas de fundo. O excesso de peso, por sua vez, aumenta a sobrecarga na articulação e pode contribuir para o desenvolvimento da doença.
A sacroileíte provoca uma dor de intensidade variável na região glútea, que piora com o movimento de abertura da perna para fora (flexão, abdução e rotação interna) e também durante caminhadas, corridas e saltos.
Porém, a dor também pode ser desencadeada por atividades do dia a dia, como colocar meias e calçados ou sair do carro. Pode haver sensação de rigidez ao se levantar pela manhã ou durante o dia após longos períodos sentados.
Diagnóstico e tratamento
O diagnóstico deve ser feito com base na história clínica e exame físico, buscando-se diferenciar das outras causas de dor lombar e dor glútea, já discutidas previamente. No início, os exames de imagem (radiografia ou ressonância magnética) são normais. Mas, com a evolução do quadro, podem demonstrar uma degeneração local.
O tratamento é sem cirurgia, na maior parte dos pacientes, e envolve medidas como fisioterapia, uso de analgésicos e anti-inflamatórios, exercícios para fortalecimento e estabilização articular. Na presença de doença reumática, será importante a prescrição de medicamentos específicos. O afastamento temporário das atividades esportivas de impacto pode ser necessário.
Ressalto no quadril
O ressalto do quadril caracteriza-se por estalidos ou cliques em certos movimentos dos quadris, que podem ser sentidos ou ouvidos pelo paciente ou até mesmo por pessoas próximas. Em alguns casos são bem evidentes, dando a impressão visual de que algo “saiu do lugar”.
A alteração é mais comum em mulheres do que em homens e ocorre, principalmente, na faixa etária dos 15 aos 40 anos. Geralmente, o estalido ocorre em decorrência do atrito de um tendão passando sobre uma proeminência óssea.
Existem três locais mais comuns onde isto ocorre no quadril:
- Ressaltos externos: é o tipo mais comum de ressalto e ocorre em decorrência do movimento da fáscia lata (musculatura lateral da coxa) sobre o trocânter maior (proeminência óssea do fêmur). São sentidos no lado de fora do quadril;
- Ressaltos internos: ocorrem devido ao movimento do tendão do psoas (músculo que faz a flexão da coxa) sobre uma estrutura óssea denominada eminência iliopectínea. São sentidos na parte da frente do quadril, sendo o tipo mais comum entre os bailarinos;
- Ressaltos intra-articulares: associados a lesões intra-articulares (como a lesão de labrum) ou a presença de um fragmento de cartilagem intra-articular solto.
Alguns pacientes apresentam dor com o ressalto, mas, na maioria das vezes, ele ocorre de forma indolor. Há casos em que é possível reproduzir propositalmente o ressalto, através de movimentos passivos de rotação interna e externa do quadril associados a flexão e extensão do mesmo.
Eventualmente, esses ressaltos podem ser reproduzidos propositalmente pelo bailarino e, na maioria das vezes, não causam dor e não necessitam de tratamento específico. No entanto, quando dolorosos, exigem investigação mais detalhada.
As radiografias costumam ser normais, servindo para descartar outras patologias. A ressonância magnética permite identificar muitas alterações anatômicas do quadril, mas não demonstra o ressalto funcionalmente. O ultrassom dinâmico permite a identificação do ressalto durante o movimento, sendo a modalidade de imagem mais indicada para o diagnóstico.
Basicamente, o tratamento envolve o reequilíbrio muscular e a correção dos movimentos, de acordo com a causa específica do ressalto em cada paciente. Medicamentos analgésicos e anti-inflamatórios podem ser utilizados na fase aguda. Dependendo da causa identificada, o tratamento cirúrgico pode ser indicado, o que ocorre, normalmente, na falha do tratamento clínico e na persistência dos sintomas.
Você tem dor glútea?
Gostaria de fazer uma avaliação com o Dr. João Hollanda?
Você pode agendar sua consulta presencial ou por Telemedicina
Agende sua Consulta